Il papillomavirus umano (HPV) colpisce le cellule epiteliali e ha un diametro delle particelle di 55 nm. Una caratteristica speciale è la proliferazione dell'epitelio della pelle e delle mucose. Nella fase iniziale, l'agente patogeno colpisce solitamente le cellule basali dell'epitelio, penetrandovi attraverso microtraumi. I papillomi localizzati si trovano solitamente sulla pelle del collo, delle ascelle, dell'inguine e dei genitali (il più delle volte), sulla mucosa orale e sul rinofaringe.
Questo virus può esistere per molti anni senza sintomi. Per rilevare l'HPV vengono utilizzati metodi di ibridazione microscopica elettronica o molecolare.
Tipi di papillomavirus umano
Negli esseri umani esiste l'HPV, che colpisce le mucose e la pelle. Tra il gran numero di papillomavirus si distinguono specie a basso e ad alto rischio oncogeno. È stato dimostrato che le proprietà oncogene sono associate alla capacità di integrare il DNA nel genoma delle cellule umane.
Il virus si attiva nel 10-20% dei casi. A seconda del tipo, può portare a lesioni benigne o maligne. Alcuni HPV non sono oncogeni. Portano alla comparsa di verruche e verruche genitali. I più comuni sono HPV 6 e 11.
Gli oncogeni dell'HPV sono quelli che presentano un alto rischio di sviluppare lesioni cancerose, soprattutto sulla cervice o sull'ano. Per quanto riguarda la pelle, sono più comuni gli HPV 16 e 18, così come gli HPV 5 e 8, che possono portare al cancro della pelle. La forma più conosciuta di cancro causata dall’HPV è il cancro cervicale. Ma anche gli uomini possono essere infettati dal virus del papilloma, che nel peggiore dei casi provoca il cancro del pene o dell’ano.
Spesso le donne incontrano l'HPV 16: questa è una forma in cui si osserva parassitismo intrasomiale, ad es. all'esterno del cromosoma cellulare (benigno). L'HPV 18 ha un alto rischio di sviluppare il cancro: prima si formano tumori benigni che dopo qualche tempo degenerano in cancro. I virioni in questo caso hanno dimensioni minuscole (fino a 30 nm).
- neoplasie della cervice;
- oncologia invasiva o pre-invasiva;
- verruche genitali delle vie urinarie e dei genitali.
Caratteristiche dell'infezione

Il papillomavirus umano è altamente contagioso. Di solito si trasmette attraverso il contatto diretto, pelle a pelle o mucosa a mucosa, con una persona infetta. Nel caso di un'infezione genitale, ciò si verifica più spesso durante i rapporti sessuali vaginali o orali. Avere un gran numero di partner sessuali o altre malattie sessualmente trasmissibili (infezioni a trasmissione sessuale) aumenta il rischio. È anche possibile la trasmissione indiretta attraverso oggetti, indumenti contaminati o biancheria da letto, ma è piuttosto rara.
Nel 7% dei casi la trasmissione del virus da madre a figlio può avvenire durante il parto, quando l'infezione è attiva. Il rischio aumenta al 40% se infetto da HPV 16 o 18.

Penetrando nell'epitelio, violandone l'integrità, l'infezione da papillomavirus favorisce la crescita dello strato inferiore delle cellule epiteliali sotto forma di condilomi o verruche. Questa forma della malattia è contagiosa e si diffonde rapidamente ad altri. Di norma, verruche e condilomi non causano metastasi e spesso scompaiono spontaneamente.
Sintomi dell'HPV
Il periodo di incubazione dura fino a 9 mesi (in media 3 mesi). L'HPV può essere presente nel corpo senza sintomi evidenti. Il virus può passare inosservato per mesi o anni. Anche in questa fase è contagioso.
Le verruche cutanee di solito si presentano in gruppi e aumentano di numero quando vengono graffiate. Le due forme più comuni di papillomi sono grigiastre, dure, rilevate con una superficie rotta (verruca comune) o piatte e rossastre (verruca piatta). Le verruche spinose si formano sulla pianta dei piedi o sui talloni, crescono verso l'interno e sono quindi spesso dolorose.
- Verruche genitali. Noduli pallidi o rossastri che spesso compaiono in gruppi e si verificano sulle labbra, sulla vagina, sul pene, sull'uretra, sul canale anale e sul retto. Sono altamente contagiosi.
- Condilomi piatti. Appaiono sotto forma di nodi piatti e si trovano principalmente sugli organi genitali femminili. Aumentano il rischio di sviluppare il cancro.
- Condilomi giganti (tumori Buschke-Levenshtein). Crescono in enormi formazioni, distruggendo i tessuti circostanti. In rari casi, possono degenerare e portare al carcinoma a cellule squamose.
È anche possibile l'infezione delle mucose del tratto respiratorio superiore. La congiuntiva degli occhi può essere colpita, provocando escrescenze rosate.
È più difficile individuare un decorso asintomatico, che il medico può vedere solo con l'aiuto di mezzi ausiliari come l'acido acetico (causa lo scolorimento delle verruche) o un microscopio.
Inoltre, il virus può insediarsi anche nelle cellule senza che si verifichino alterazioni tissutali. Poi si parla di infezione latente, cioè presenza di agenti patogeni, ma senza sintomi. Una volta infettata, questa fase può durare da alcune settimane a diversi mesi.
Possibili conseguenze
Quando infetti, i virus penetrano nelle cellule del tessuto tegumentario della pelle e delle mucose, si depositano nei nuclei delle strutture cellulari e lì si moltiplicano. In genere, tali infezioni da HPV passano inosservate e guariscono da sole senza conseguenze, poiché il sistema immunitario combatte con successo l'agente patogeno.
Tuttavia, alcuni tipi di HPV creano cambiamenti cutanei chiamati escrescenze. Le possibili forme includono verruche genitali o condilomi e papillomi, che possono colpire, ad esempio, il viso, le braccia o le gambe.
I cambiamenti tissutali causati sono per lo più benigni, ma possono anche degenerare e portare al cancro. Ad esempio, il cancro può manifestarsi decenni dopo un’infezione da HPV. Sono possibili anche il cancro dei genitali femminili esterni (cancro della vulva e della vagina), il cancro dell’ano, il cancro del pene e il cancro della bocca e della gola (tumori della testa e del collo).
Stabilire la diagnosi

Un test per l'infezione da HPV viene effettuato nelle donne come parte delle visite preventive dal ginecologo. Durante una visita ginecologica viene prelevato uno striscio dalla mucosa della cervice, questo è chiamato test di Papanicolaou (esame citologico). Il materiale risultante viene studiato per individuare eventuali alterazioni tissutali al fine di determinare condizioni precancerose.
Inoltre, può essere eseguito un test HPV, in cui il materiale cellulare di un tampone di mucosa o di un campione di tessuto viene analizzato in laboratorio per verificare la presenza di determinati virus. Ciò dimostra tuttavia solo che l'area interessata è infetta, ma non fornisce alcuna indicazione sul fatto che si siano verificati cambiamenti nei tessuti. Pertanto il test HPV ha senso, soprattutto se combinato con il Pap test, e può aiutare a individuare i precursori del cancro in una fase precoce.
Se il test è positivo non c’è motivo di preoccuparsi poiché le infezioni non sempre portano al cancro. Si raccomanda un esame regolare per rilevare i cambiamenti dei tessuti in una fase precoce. Al contrario, un risultato negativo del test non indica se c’è stata un’infezione passata che l’organismo ha combattuto con successo.
Per gli uomini non esiste un esame preventivo in cui il test verrebbe eseguito regolarmente. Se esiste un cancro sottostante, il test del tumore può determinare se l’infezione da HPV è alla base del cancro.
Metodi specializzati sul DNA vengono utilizzati anche nella diagnostica di laboratorio, come la PCR in tempo reale. Le verruche anogenitali causate dai tipi HPV 6 e 11 possono essere facilmente rilevate durante una visita ginecologica.
Come curare il papillomavirus umano

Nella maggior parte dei casi, la malattia non richiede cure perché scompare da sola e quindi i virus non vengono più rilevati. Tuttavia, in caso contrario, l’infezione può durare più a lungo e persistere per mesi o anni.
Ad oggi, non esistono metodi di influenza sistemica su questo virus che potrebbero distruggerlo completamente. Tuttavia, il trattamento delle verruche esistenti riduce il numero di virus, quindi in molti casi il sistema immunitario può combattere i virus rimanenti e quindi eliminarli. In alcuni casi, gli agenti patogeni sopravvivono e possono causare ripetutamente i sintomi della malattia.
- Le verruche plantari e genitali possono essere trattate con farmaci formulati con acido salicilico per applicazione topica.
- La crioterapia è anche un metodo spesso utilizzato per l’HPV. In questo caso la verruca viene bruciata a freddo, utilizzando azoto liquido.
- Laser o elettrocauterizzazione sono metodi ugualmente utilizzati.
Per il cancro causato dall’HPV, il trattamento è molto più difficile. Per il cancro del collo dell'utero è spesso consigliabile rimuovere l'utero, rispettivamente la parte superiore della vagina e le ovaie. Questo può essere integrato con la radioterapia per eliminare la possibilità di recidiva. Altri tumori causati dall’HPV vengono spesso trattati con terapie mirate, come le radiazioni o la chemioterapia.
Va ricordato che l'operazione non è una soluzione radicale, ma risolve solo un problema estetico, poiché dopo la rimozione il virus può rimanere nei tessuti circostanti e possono ricomparire i condilomi.
Prevenzione dell'infezione
Esistono due vaccinazioni: un vaccino bivalente contro l'HPV 16 e 18 e un vaccino quadrivalente contro l'HPV 6, 11, 16 e 18. La vaccinazione è consigliata a tutte le ragazze dai 14 anni in su.
La vaccinazione non protegge da tutti i tipi di HPV. Pertanto, si consiglia a tutte le donne di età compresa tra 25 e 65 anni, anche se vaccinate, di sottoporsi regolarmente a pap test.
Il rilevamento tempestivo e la rimozione completa dei condilomi riducono il rischio di malattia. L'efficacia dell'uso del preservativo per proteggersi dalla trasmissione dell'infezione può ridurre significativamente il rischio di sviluppare questa malattia. Il modo più promettente per prevenire e curare le fasi iniziali della malattia causata da questa infezione è un vaccino polivalente specifico.
Perché compaiono le verruche plantari e metodi di trattamento
Le verruche sono lesioni cutanee che appaiono sotto forma di speciali formazioni rotonde che sporgono sopra la superficie. Sorgono a causa di virus specifici.
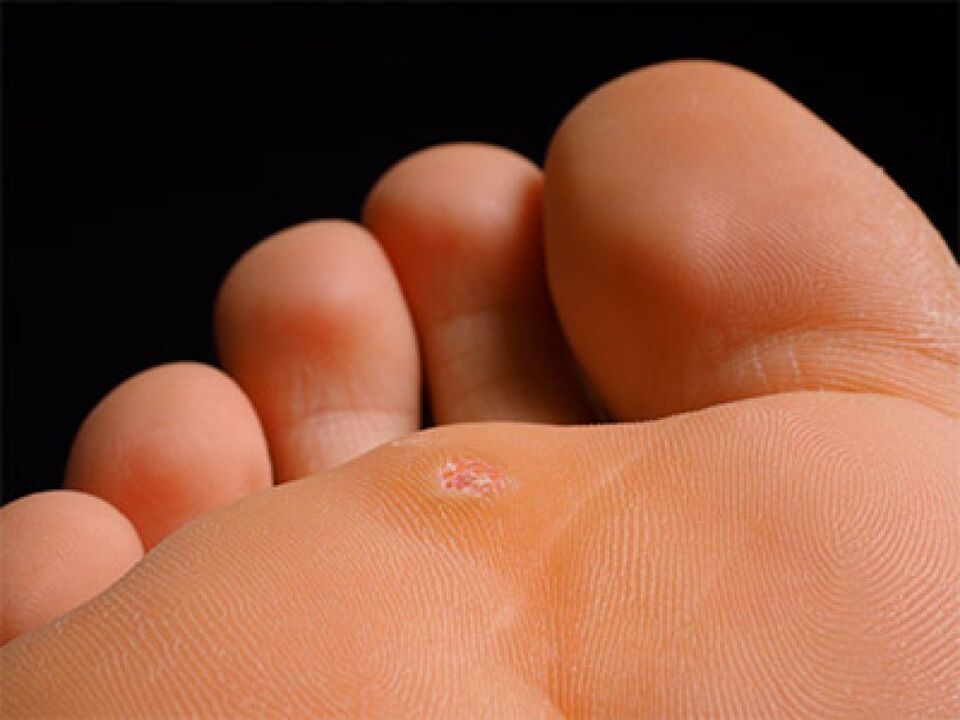
Queste formazioni causano spesso disagio fisico a causa della loro posizione. Anche dopo il trattamento tendono a ripresentarsi.
Tipi e ragioni
Esistono moltissime varietà di verruche e vengono classificate in base ad alcune caratteristiche:
- Semplice. Si verificano su parti esposte del corpo, braccia, gambe, viso e cuoio capelluto. Di solito non sono pericolosi, ma non sono esteticamente gradevoli e possono moltiplicarsi rapidamente, interessando vaste aree della pelle. Sono organizzati come in "famiglie".
- Plantare. La loro localizzazione è esclusivamente sui piedi. Provoca disagio quando si cammina.
La causa principale è l'infezione da papillomavirus umano, che colpisce le mucose e la pelle.
Virus del papilloma umano
Questo è uno dei virus più comuni sulla Terra. L'infezione può verificarsi in diversi modi:
- contatto e nucleo familiare (attraverso il tatto);
- sessuale (genitale, anale, oro-genitale);
- nel parto da madre a figlio.
Il periodo di sviluppo della malattia varia da alcune settimane a decine di anni, ciò è spiegato dal fatto che il virus potrebbe non manifestarsi per molto tempo, ma non appena l'immunità si indebolisce un po', compaiono immediatamente delle escrescenze sul pelle e/o mucose. Il pericolo principale di questa malattia è che alcuni tipi di HPV hanno un'elevata probabilità di provocare la formazione di un tumore maligno (cancro della pelle o delle mucose). Per assicurarsi che la malattia non porti alla formazione di un tumore, è necessario sottoporsi ad un esame da parte di un medico e non automedicare.
Sintomi e tipi di verruche sul piede
Una verruca plantare appare come un ispessimento simile a un callo con uno strato di strato corneo di pelle. Interferisce con la deambulazione e provoca dolore. Lo stato passivo è caratterizzato da una riproduzione lenta, che non raggiunge lo strato corneo dell'epitelio, quindi questa condizione non si manifesta esternamente.
Lo stato attivo è caratterizzato dal fatto che il virus si sviluppa rapidamente e, salendo negli strati superiori dell'epidermide, si manifesta con numerosi sintomi. La verruca plantare è anche chiamata verruca spinosa, verruca di pollo. Il virus entra a contatto con la pelle attraverso tagli e abrasioni nello strato esterno della pelle:
- Innanzitutto appare una piccola papula grigio-giallastra con una superficie irregolare.
- A poco a poco, il piccolo elemento diventa denso e acquisisce un colore sporco.
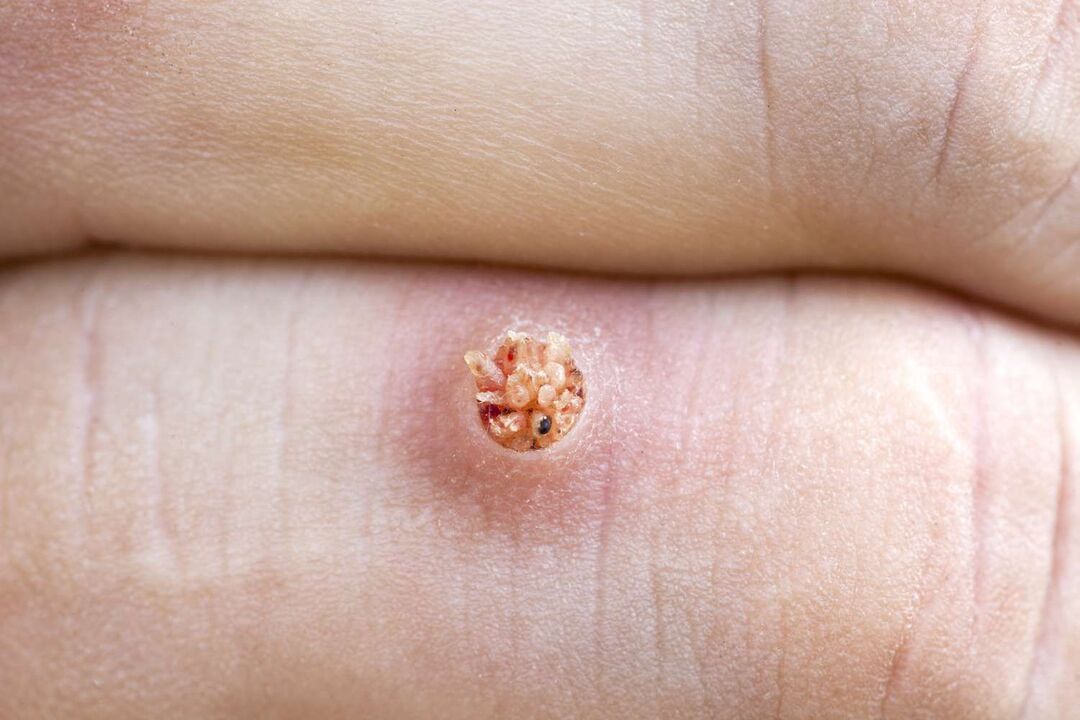
Dall'interno, una verruca plantare assomiglia a papille fuse di diverse dimensioni con una tinta rosata. Qui si formano ulteriori vasi capillari che causano sanguinamento se si prende una verruca.
Rimozione delle verruche plantari
Vale la pena trattare una verruca plantare se:
- Ci sono sensazioni dolorose.
- La verruca sanguina.
- C'erano delle macchie sopra.
- La verruca aumenta rapidamente di dimensioni.
Esistono molti metodi di trattamento. Uno di questi è la criodistruzione. Il significato del metodo è che la verruca è esposta all'azoto liquido ad una temperatura di meno 196 gradi. L'area interessata dal virus viene congelata e la verruca viene rimossa.
Viene utilizzato il metodo di esposizione abituale e aggressivo. Con il metodo aggressivo si applica l'azoto per qualche secondo in più, ma questo metodo è più doloroso. È importante notare che se una verruca appare ed esiste per più di sei mesi, l'efficacia della criodistruzione è notevolmente ridotta e, di conseguenza, anche il significato di tale operazione scompare.
Dopo aver rimosso una verruca plantare utilizzando azoto liquido, dovresti seguire alcune raccomandazioni:
- la vescica rimasta nella sede della verruca non può essere aperta;
- per evitare danni meccanici, utilizzare una benda sterile anziché un cerotto;
- Trattare la zona interessata con alcool salicilico al 2% due volte al giorno;
- cercare di evitare che l'acqua entri nell'area interessata.
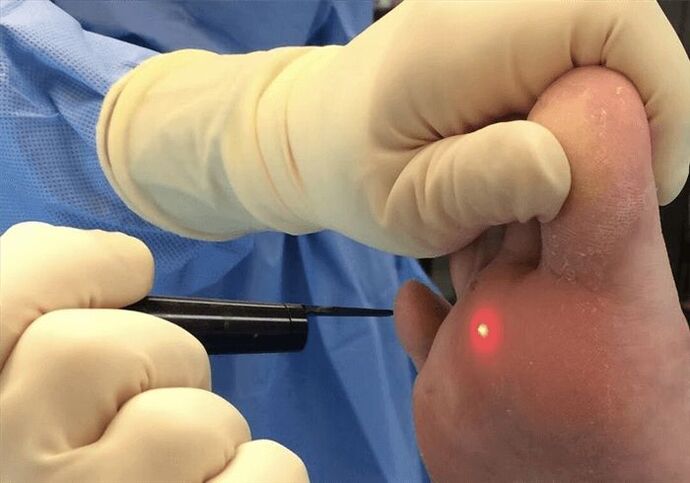
Un altro metodo è la coagulazione laser. Questo è uno dei metodi più comuni per rimuovere le verruche. La maggior parte dei sistemi laser sono dotati di uno speciale sistema di raffreddamento. Pertanto, la procedura avviene con il minimo disagio e non consente infiammazioni, poiché il laser ha proprietà antisettiche. Inoltre, questo è un metodo senza contatto.
Esistono diversi modi:
- Laser ad anidride carbonica (CO2). Il trattamento in questo caso avviene utilizzando la luce infrarossa. Il metodo ha un’efficacia del 70%, ma lo svantaggio è che anche i tessuti sani possono essere danneggiati.
- Laser ad Erbio. Questo metodo di trattamento utilizza una lunghezza d'onda più corta, che riduce la probabilità di cicatrici dopo l'intervento chirurgico. L'efficienza è tipicamente del 75%.
- Laser a colorante pulsato. Con questo metodo di esposizione, si ottiene la distruzione primaria dei capillari dilatati nella verruca e la stimolazione del sistema immunitario, che contribuisce ad una guarigione efficace. L'efficacia del trattamento è di circa il 95%.
Dopo il trattamento laser sulla zona interessata si forma una crosta che scompare da sola entro sette-dieci giorni. Le raccomandazioni per questo metodo di trattamento sono le stesse che dopo l'esposizione all'azoto: evitare danni meccanici e ingresso di acqua.
Il prossimo modo per rimuovere le verruche è l'elettrocoagulazione. In questo caso, alla verruca viene applicata una corrente ad alta frequenza. Il trattamento viene effettuato in anestesia locale. L'esposizione di una verruca ad alte temperature porta all'evaporazione delle cellule colpite dal virus del papilloma. Un altro vantaggio di questo metodo è che la cauterizzazione dei vasi sanguigni previene il sanguinamento. Dopo l'intervento chirurgico, sulla zona interessata della pelle si forma una crosta, che scompare entro 7-10 giorni.
Una verruca plantare può essere trattata con un intervento chirurgico diretto. In questo caso, l'escissione avviene in anestesia locale, quindi vengono applicate le suture. Dopo l'operazione, il medico prescriverà alcune raccomandazioni. Pertanto, si consiglia di evitare che acqua e sapone penetrino nella zona interessata, di non strappare la crosta risultante e di trattare la zona interessata con un antisettico nei primi 7-10 giorni.
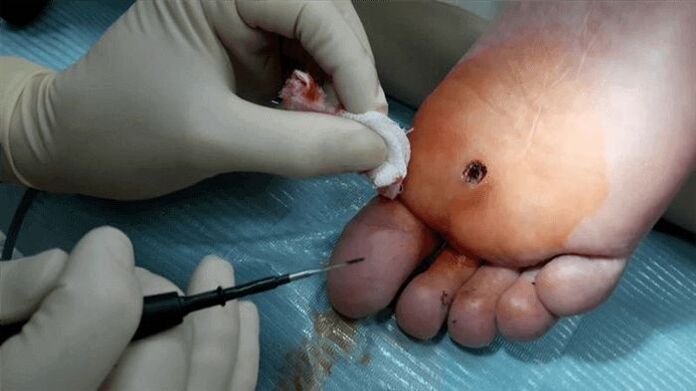
Per ogni tipo di operazione ci sono alcune controindicazioni. Pertanto, sarà impossibile eseguire l'operazione se si verifica quanto segue:
- gravidanza;
- diabete;
- tumori maligni nel corpo;
- infezione e infiammazione attorno alla verruca;
- esacerbazione dell'herpes;
- temperatura elevata.
Se la pressione sanguigna è alta, anche la procedura dovrebbe essere posticipata.
Trattamento delle verruche senza intervento chirurgico

Le persone spesso si chiedono come rimuovere una verruca plantare senza intervento chirurgico. Per fare questo, puoi usare unguenti e soluzioni farmaceutiche.
Fondamentalmente, questi unguenti hanno i seguenti effetti:
- antinfiammatorio;
- antisettico;
- immunomodulatore;
- antivirale;
- antifungino.
Inoltre, può contenere vitamina E, che ha anche un effetto positivo sul trattamento, poiché le vitamine generalmente rafforzano il corpo e riducono il rischio di ricadute.
È importante che questi prodotti vengano utilizzati per le verruche plantari singole e superficiali. Inoltre, se si verificano effetti collaterali, è necessario lavare il farmaco con abbondante acqua tiepida e cercare immediatamente l'aiuto di un medico.
Quindi, è possibile curare le verruche, ci sono molti modi per farlo, ma non dovresti farlo senza prima consultare un medico, per non danneggiare la tua salute. Inoltre, è severamente vietato l'automedicazione se il medico curante prescrive controindicazioni.
Trattamento dei papillomi sul corpo
Metodi hardware
I moderni metodi hardware per il trattamento dei papillomi consentono di eliminarli e prevenire lo sviluppo di recidive della malattia. I metodi più comunemente utilizzati sono:
- La criodistruzione è la distruzione delle escrescenze esponendole a basse temperature.
- L'elettrocoagulazione è la cauterizzazione delle formazioni con una corrente elettrica, la cui forza e frequenza vengono selezionate in base alle dimensioni, al tipo e alla densità del papilloma.
- Rimozione laser. Il tipo di impatto è chiaro dal nome. La procedura non richiede più di 15 minuti e aiuta a eliminare per sempre le escrescenze spiacevoli.
Trattamento farmacologico
Tra i farmaci utilizzati ci sono la celidonia, l'olio di ricino, la matita di lapislazzuli, i preparati Sani Skin e Dermavit.
Dimostrano un’efficacia variabile e non prevengono la ricaduta della malattia. Il principale svantaggio della terapia farmacologica per i papillomi è il frequente sviluppo di reazioni allergiche.
Prevenzione dei papillomi
Per evitare la comparsa di escrescenze ed evitare l'infezione da papillomavirus umano, dovresti:
- Utilizzare contraccettivi di barriera durante i rapporti sessuali.
- Rispettare le norme di igiene personale e utilizzare solo asciugamani individuali, sapone e spazzolino da denti.
- Quando visiti i bagni pubblici, non trascurare di indossare scarpe di gomma.
Dovresti anche normalizzare la tua routine quotidiana, seguire una dieta equilibrata, abbandonare le cattive abitudini ed evitare situazioni stressanti. Questi fattori non sono la causa della malattia, ma possono provocarne lo sviluppo se il virus è già presente nell'organismo.














































































